Was suchen Sie?
Zucker & Diabetes
Wenn jemand an Diabetes leidet, hört man immer wieder: „Der ist zuckerkrank.“ Der Begriff „zuckerkrank“ führt schnell auf die falsche Fährte. Ist Diabetes eine Folge von Zuckerkonsum?

Was ist Diabetes?
Diabetes mellitus – umgangssprachlich Diabetes genannt – bezeichnet eine Gruppe von Stoffwechselstörungen, die durch dauerhaft erhöhte Blutglukosewerte gekennzeichnet sind. Die beiden Hauptformen, Diabetes mellitus Typ 1 und Typ 2, werden häufig miteinander verwechselt, unterscheiden sich jedoch grundlegend in ihrer Entstehung und Behandlung.
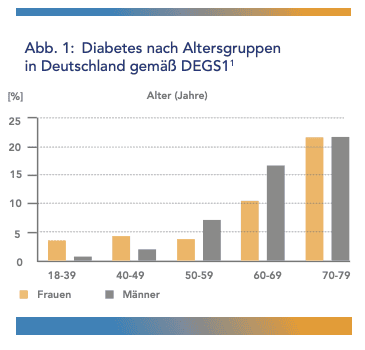
Seit Jahrzehnten nimmt die Zahl der Menschen mit Diabetes mellitus Typ 2 zu – vor allem infolge der Zunahme von Übergewicht und Adipositas. Die Studie zur aktuellen Gesundheit Erwachsener in Deutschland „DGES1“ zeigt: Mit zunehmendem Alter steigt auch die Häufigkeit von Diabetes deutlich an (1) (Abb. 1). Früher wurde Diabetes mellitus Typ 2 daher auch als „Altersdiabetes“ bezeichnet. Heute sind jedoch zunehmend auch jüngere Menschen betroffen.
Laut der Weltgesundheitsorganisation (WHO) zählt Diabetes Typ 2 zu den größten Gesundheitsproblemen weltweit. In Deutschland leben derzeit etwa sieben Millionen Menschen, die von einem Diabetes mellitus Typ 2 betroffen sind (2).
Die Blutglukoseregulation
Diabetes mellitus beeinflusst die Blutglukoseregulation negativ und kann dadurch gesundheitliche Schäden verursachen. Kohlenhydrate sind für den menschlichen Körper lebensnotwendig, da sie eine zentrale Energiequelle darstellen. Zu den Kohlenhydraten zählen verschiedene Zuckerarten wie Glukose, Fruktose, Laktose und Saccharose (Haushaltszucker) sowie Stärke. Nach der Nahrungsaufnahme werden Kohlenhydrate im Verdauungstrakt in Einfachzucker wie Glukose gespalten. Diese gelangt über die Darmwand ins Blut und wird im Körper verteilt. Damit Glukose in bestimmte Körperzellen – etwa Muskelzellen – aufgenommen werden kann, wird das Hormon Insulin benötigt. Insulin wirkt dabei wie ein Schlüssel, der die „Tür“ zur Zelle öffnet und so die Aufnahme von Glukose ermöglicht. Produziert wird Insulin von den sogenannten Betazellen der Bauchspeicheldrüse (Pankreas). Die Ausschüttung erfolgt in Abhängigkeit vom aktuellen Blutglukosespiegel – also der Glukosekonzentration im Blut. Durch die Insulinmenge und die damit verbundene Aufnahme von Glukose in die Zellen wird der Blutglukosespiegel weitgehend konstant gehalten.
Formen des Diabetes
Beim Diabetes mellitus Typ 1 fehlt das Hormon Insulin vollständig. Diese Form des Diabetes tritt meist bereits im Kindes- und Jugendalter auf und zählt zu den sogenannten Autoimmunerkrankungen. Dabei richtet sich das Immunsystem gegen körpereigene Strukturen: Es bildet Antikörper, die die insulinproduzierenden Betazellen der Bauchspeicheldrüse angreifen und zerstören. Die Folge ist ein absoluter Insulinmangel – der Körper kann kein eigenes Insulin mehr herstellen. Um den Blutzuckerspiegel dennoch regulieren zu können, ist eine lebenslange Insulinzufuhr von außen (Injektion) zwingend erforderlich (3).
Anders ist es beim Diabetes mellitus Typ 2. Hier kann die Bauchspeicheldrüse zwar noch Insulin bilden, diese Mengen reichen aber nicht mehr aus, um den Bedarf des Körpers zu decken.
Übergewicht und Adipositas sind die Hauptrisikofaktoren für die Entstehung eines Diabetes mellitus Typ 2 (4). Wenn das Fettgewebe die aufgenommenen Kalorien nicht mehr ausreichend speichern kann, erhöht sich der Anteil sogenannter freier Fettsäuren im Blut. Diese schwächen die Insulinwirkung zur Glukoseaufnahme in Körperzellen, etwa in der Muskulatur oder der Leber ab („Insulinresistenz“). Um die verringerte Insulinwirkung auszugleichen, muss der Körper zunehmend mehr Insulin produzieren, um die Glukoseaufnahme in die Körperzellen zu gewährleisten. Diese Überproduktion belastet die Betazellen der Bauchspeicheldrüse stark. Mit der Zeit geraten sie an ihre Leistungsgrenze, „erschöpfen“ und können nicht mehr ausreichend Insulin produzieren – es kommt zu einer sogenannten Insulinsekretionsstörung. Die Folge: Der Glukosespiegel im Blut steigt dauerhaft an – diese sogenannte „Hyperglykämie“ ist das Hauptmerkmal eines Diabetes mellitus (5).
Entscheidend für Übergewicht ist die Kalorienbilanz
Mit höchster wissenschaftlicher Aussagekraft lässt sich zeigen, dass die Kalorienbilanz entscheidend für das Körpergewicht ist. Wer mehr Kalorien aufnimmt, als er verbraucht, nimmt an Gewicht zu. Dabei ist die Quelle der Kalorien egal (6,7). Deshalb sollte auf eine ausgewogene Ernährung und ausreichend Bewegung geachtet werden, um eine positive Kalorienbilanz zu vermeiden.
Ursachen eines Diabetes mellitus Typ 2
Der größte Risikofaktor für Diabetes mellitus Typ 2 ist starkes Übergewicht, die sogenannte Adipositas. Doch auch bereits moderates Übergewicht erhöht das Risiko deutlich (8). Rund 80 % der Personen mit einem neu diagnostizierten Typ-2-Diabetes sind übergewichtig. Weitere Risikofaktoren sind eine familiäre Veranlagung oder mangelnde körperliche Aktivität (9). Aber auch etwa ein erhöhter Verzehr von rotem und verarbeitetem Fleisch oder Rauchen (10,11). Die Menschen in westlichen Industrienationen verbrauchen durch den Rückgang ihrer körperlichen Aktivität (12) auch immer weniger Kalorien. Die Kalorienaufnahme durch Lebensmittel und die Menge der energieliefernden Nährstoffe Fett, Kohlenhydrate, Protein und Alkohol haben sich jedoch nur wenig verändert (13). Daraus ergibt sich eine positive Kalorienbilanz, sprich: Es werden mehr Kalorien mit der Nahrung zugeführt, als tatsächlich verbraucht werden. Übergewicht ist die Folge.
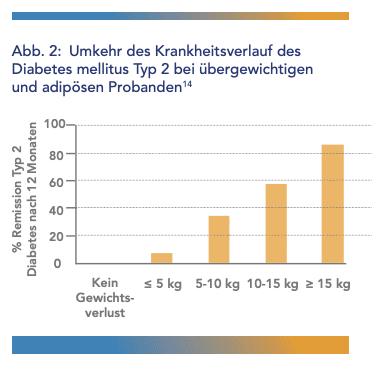
Wie entscheidend das Körpergewicht für die Behandlung von Diabetes mellitus Typ 2 ist, zeigt die DiRECT-Studie (Diabetes Remission Clinical Trial): Hier wurde untersucht, ob eine gezielte Gewichtsreduktion bei übergewichtigen und adipösen Personen den Krankheitsverlauf eines Diabetes mellitus Typ 2 umkehren kann („Remission“). Die Probanden wurden in eine Kontrollgruppe und eine Interventionsgruppe eingeteilt. Die Interventionsgruppe erhielt zunächst über drei bis sechs Monate eine Formula-Diät mit durchschnittlich 840 kcal pro Tag. Anschließend wurde unter Anleitung einer Diätassistenz oder geschultem medizinischem Personal schrittweise über zwei bis acht Wochen eine kalorienarme Ernährung eingeführt und die Teilnehmenden zu mehr Bewegung motiviert. Das erklärte Ziel: Eine Gewichtsabnahme von 15 kg innerhalb von 12 Monaten. Die Kontrollgruppe wurde leitliniengerecht in der Hausarztpraxis betreut und setzte ihre medikamentöse Therapie fort (14).
Nach 12 Monaten zeigte sich ein klarer Zusammenhang: Je mehr Gewicht die Teilnehmenden der Interventionsgruppe verloren, desto höher war die Wahrscheinlichkeit einer Remission des Diabetes mellitus Typ 2 (Abb. 2). Diese Ergebnisse bestätigten, wie eng das Körpergewicht mit der Entstehung eines Diabetes mellitus Typ 2 verknüpft ist.
Ein gesunder Lebensstil mit regelmäßiger Bewegung und ein normales Körpergewicht schützen also vor Diabetes mellitus Typ 2. Haushaltszucker (Saccharose) steht nicht in Zusammenhang mit Diabetes mellitus Typ 2. Dies belegen mehrere systematische Übersichtsarbeiten (11,15,16). Auch die Deutsche Gesellschaft für Ernährung (DGE) bestätigt diese Erkenntnisse (17). Die Aussage „Zucker macht Zucker“ ist somit grundlegend falsch.
Eine besondere Stellung nehmen Limonaden und Fruchtsäfte ein. Beobachtungssudien zeigen eine Korrelation mit der Entstehung von Typ 2 Diabetes mellitus (11,16,18). Nach aktuellem Wissensstand haben energiehaltige Getränke einen geringeren Effekt auf das Sättigungsgefühl als feste Lebensmitteln (19,20).
Somit können durch Getränke leichter mehr Kalorien aufgenommen werden als benötigt. Limonaden und Fruchtsäfte zeigen keine Veränderung auf die Blutglukose oder Insulinspiegel, wenn die Gesamtkalorienzufuhr nicht ansteigt (21). Daher sollte man seine persönliche Kalorienbilanz im Auge haben.
Diabetes mellitus Typ 2 und Ernährungsempfehlungen
Auch bei einem bereits vorhandenem Diabetes mellitus Typ 2 besteht keine Notwendigkeit, auf Zucker zu verzichten. Diabetikern wird eine moderate Aufnahme von freien Zuckerarten bis zu 50 Gramm am Tag und maximal 10 % der Energieaufnahme empfohlen (22).
Wie gesunden Menschen wird auch Diabetikern heute eine vollwertige, ausgewogene Ernährung mit einem hohen Ballaststoffanteil empfohlen. In den aktuellen Empfehlungen der Deutschen Diabetes Gesellschaft (DDG) zur Vorbeugung und Behandlung von Diabetes mellitus Typ 2 werden die entscheidenden Nahrungsfaktoren für die Verminderung des Risikos wie folgt zusammengefasst: Gesamtfettzufuhr weniger als 30 % der Energieaufnahme, gesättigte Fettsäuren weniger als 10 % der Energieaufnahme und idealerweise mehr als 15 Gramm Ballaststoffe pro 1000 kcal (22). Eine Verringerung der Zuckeraufnahme spielt für die Vorbeugung von Diabetes mellitus Typ 2 keine Rolle, da es keinen Zusammenhang zwischen der Zuckeraufnahme per se und der Diabetesentstehung gibt.
Risikofaktoren für Diabetes mellitus Typ 2 nach dem Risiko-Test des Deutschen Instituts für Ernährungsforschung (DIfE) (10)
-
Großer Bauchumfang
-
Hohes Alter
-
Familiäre Veranlagung
-
Bluthochdruck
-
Hoher Verzehr von rotem
und verarbeitetem Fleisch -
Rauchen
Spezielle „Diabetiker-Lebensmittel“ bieten keinen gesundheitlichen Vorteil
Früher wurde Menschen mit Diabetes geraten, Zucker strikt zu meiden, doch diese Empfehlung gilt heute nicht mehr. Neue wissenschaftliche Erkenntnisse haben gezeigt, dass zuckerhaltige Lebensmittel nicht zwangsläufig zu einem stärkeren Anstieg des Glukosespiegels im Blut führen als langkettige Kohlenhydrate wie Stärke. Die frühere Annahme, Zucker würde den Blutglukosespiegel schneller und stärker erhöhen, ist inzwischen widerlegt (23). Haushaltszucker (Saccharose) besteht zur Hälfte aus Glukose und zur Hälfte aus Fruktose. Im Gegensatz dazu bestehen langkettige Kohlenhydrate wie zum Beispiel Stärke ausschließlich aus Glukose. Daher führt die gleiche Menge Stärke zu einem stärkeren Blutglukoseanstieg als die gleiche Menge Saccharose – da bei Saccharose nur etwa die Hälfte direkt als Glukose ins Blut gelangt (24). Der deutsche Gesetzgeber hat sich dem Stand der Wissenschaft angeschlossen. Spezielle Lebensmittel für Menschen mit Diabetes dürfen nicht mehr in den Verkehr gebracht werden, da sie keinen nachgewiesenen Nutzen bieten.
Zusammenfassung
Die Entstehung von Diabetes mellitus Typ 2 wird vor allem durch ein zu hohes Körpergewicht und fortgeschrittenes Lebensalter begünstigt. Der Verzehr von Zucker hat jedoch per se keinen Einfluss auf die Entstehung der Krankheit. Relevant für die Vermeidung von Diabetes mellitus Typ 2 sind hingegen ein moderater Verzehr von rotem und verarbeitetem Fleisch, der Verzicht auf Rauchen sowie eine Steigerung des Ballaststoffverzehrs und körperliche Aktivität. Sollte bereits ein Diabetes mellitus Typ 2 vorhanden sein, besteht nach den aktuellen Leitlinien keine Notwendigkeit auf Zucker zu verzichten. Eine Gewichtsreduktion hat die größte Bedeutung, um den Krankheitsverlauf positiv zu begünstigen.
1 Heidemann, C., Du, Y., Schubert, I., Rathmann, W. & Scheidt- Nave, C. Prävalenz und zeitliche Entwicklung des bekannten Diabetes mellitus. Bundesgesundheitsbl. 56, 668–677 (2013).
2 Wie weit ist der Diabetes Typ 2 verbreitet?. https://www.diabinfo.de/leben/typ-2-diabetes/grundlagen/verbreitung.html (Zugriff: 01.11.2025).
3 Biesalski, H. K., Bischoff, S. C., Pirlich, M. & Weimann, A. Ernährungsmedizin, 5. Band, Thieme, (2018).
4 Skyler, J. S. et al. Differentiation of Diabetes by Pathophysiology, Natural History, and Prognosis. Diabetes 66, 241–255 (2017).
5 Shulman, G. I. Ectopic fat in insulin resistance, dyslipidemia, and cardio¬metabolic disease. N Eng J Med 371, 1131–1141 (2014).
6 Morenga, L. T., Mallard, S. & Mann, J. Dietary sugars and body weight: systematic review and meta-analyses of randomised controlled trials and cohort studies. BMJ 346, e7492 (2013).
7 Hall, K. D. & Guo, J. Obesity Energetics: Body Weight Regulation and the Effects of Diet Composition. Gastroenterology 152, 1718-1727.e3 (2017).
8 Yao z. et al. Associations between Class I, II, or III Obesity and Health Outcomes. NEJM Evid, 4, EVIDoa2400229 (2025).
9 Diabetes Typ 2: Ursachen und Entstehung. https://www.diabinfo.de/leben/typ-2-diabetes/grundlagen/ursachen-und-entstehung.html (Zugriff: 01.11.2025).
10 Mühlenbruch, K. et al. Update of the German Diabetes Risk Score and external validation in the German MONICA/KORA study. Diabetes Res Clin Pract 104, 459–466 (2014)
11 Neuenschwander, M. et al. Role of diet in type 2 diabetes incidence: umbrella review of meta-analyses of prospective observational studies. BMJ 366, l2368 (2019).
12 Guthold, R., Stevens, G. A., Riley, L. M. & Bull, F. C. Worldwide trends in insufficient physical activity from 2001 to 2016: a pooled analysis of 358 population-based surveys with 1·9 million participants. Lancet Glob Health, 6, e1077–e1086 (2018).
13 Gose, M., Krems, C., Heuer, T. & Hoffmann, I. Trends in food consumption and nutrient intake in Germany between 2006 and 2012: results of the German National Nutrition Monitoring (NEMONIT). Br J Nutr, 115, 1498–1507 (2016).
14 Lean, M. E. et al. Primary care-led weight management for remission of type 2 diabetes (DiRECT): an open-label, cluster- randomised trial. Lancet 391, 541–551 (2018).
15 Tsilas, C. S. et al. Relation of total sugars, fructose and sucrose with incident type 2 diabetes: a systematic review and meta- analysis of prospective cohort studies. CMAJ 189, E711–E720 (2017).
16 Della Korte K.A. et al. Dietary Sugar Intake and Incident Type 2 Diabetes Risk: A Systematic Review and Dose-Response Meta-Analysis of Prospective Cohort Studies. Adv Nutr. 2025 Mar 21:100413.
17 Hauner, H. et al. Evidence-based guideline of the German Nutrition Society: carbohydrate intake and prevention of nutrition- related diseases. Ann Nutr Metab 60 Suppl 1, 1–58 (2012).
18 Imamura, F. et al. Consumption of sugar sweetened beverages, artificially sweetened beverages, and fruit juice and incidence of type 2 diabetes: systematic review, meta-analysis, and estimation of population attributable fraction. BMJ 351, h3576 (2015).
19 de Graaf, C. Why liquid energy results in overconsumption. Proc Nutr Soc 70, 162–170 (2011).
20 Mourao, D. M., Bressan, J., Campbell, W. W. & Mattes, R. D. Effects of food form on appetite and energy intake in lean and obese young adults. Int J Obes (Lond) 31, 1688–1695 (2007).
21 Choo, V. L. et al. Food sources of fructose-containing sugars and glycaemic control: systematic review and meta-analysis of controlled intervention studies. BMJ 363, k4644 (2018).
22 Toeller, M. Evidenzbasierte Empfehlungen zur Ernährungstherapie und Prävention des Diabetes mellitus. Ernährungs-Umschau 52 Heft 6 (2005).
23 Spezielle Lebensmittel für Diabetiker sind nicht nötig – Stellungnahme des Nr. 017/2008 des BfR vom 23. August 2007.
24 Brand-Miller, J. C., Stockmann, K., Atkinson, F., Petocz, P. & Denyer, G. Glycemic index, postprandial glycemia, and the shape of the curve in healthy subjects: analysis of a database of more than 1,000 foods. Am J Clin Nutr 89, 97–105 (2009).